Рассказываем, как выявляют метастазы, и какие виды терапии используются.
Содержание статьи
Что такое метастазы? Почему важно своевременно выявить метастазы? Виды исследований для выявления метастазов Регулярность обследованияМетастазы при раке легкого (вторичные, или секундарные, изменения) могут полностью поменять ход лечения. Рассказываем, как их выявляют, насколько часто придется обследоваться и какие виды терапии обычно используются, если вторичные проявления болезни уже есть.
Что такое метастазы?
При раке легкого происходит злокачественное перерождение клеток слизистой оболочки бронхов, слизистых желез бронхиол и альвеол легких¹. Любое злокачественное новообразование может привести к метастазированию². Что же такое метастазы? Клетки опухоли отрываются от основной массы и с током лимфы (лимфогенные метастазы) или крови (гематогенные метастазы) заносятся в другие части организма, где оседают. Там они изменяют микроокружение, перестраивают белковую среду и начинают бесконтрольно размножаться, образуя как бы филиалы злокачественной опухоли, которые и называются метастазами.
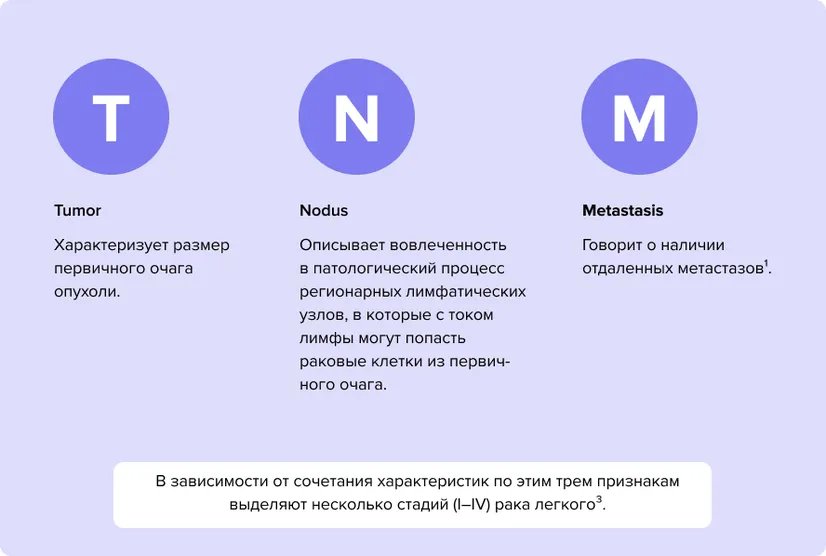
При лимфогенном метастазировании рака легкого поражаются сначала лимфоузлы, непосредственно в которые оттекает лимфа от участка органа со злокачественном образованием (лимфатические узлы корня легкого на той же стороне — категория № 1 по классификации TNM), позже — лимфоузлы на дальнейшем пути тока лимфы (в средостении, под- и надключичные — категории № 2–3 по классификации TNM)³. При гематогенном (категория M1 по классификации TNM) метастазировании, как правило, поражаются кости, легкие, мозг, надпочечники, печень, но иногда в процесс могут вовлекаться и другие органы⁶.
Почему важно своевременно выявить метастазы?
Выявление метастазов меняет подход к лечению¹. До тех пор пока опухоль ограничена одной небольшой областью, ее можно радикально удалить во время операции, и вероятность рецидива будет относительно невелика.
При распространенных опухолях, которые технически чисто можно удалить далеко не всегда, особенно если новообразование вовлекает в себя магистральные сосуды, крупные нервные стволы, жизненно важные органы, например пищевод или перикард, подключают другие виды лечения¹.
При появлении метастазов даже в регионарных лимфоузлах первого порядка (№ 1) повышается вероятность рецидива — повторного роста новообразования. В организме могут находиться опухолевые клетки, которые нельзя обнаружить, в том числе с помощью самых современных диагностических методик. Поэтому, даже если опухоль можно удалить хирургическим путем, после операции используют другие методы лечения: адъювантную (послеоперационную) химиотерапию и (или) лучевую терапию с профилактической целью¹. Они помогают уничтожить невидимые клетки, которые могли остаться после операции и стать источником рецидива.
На IV стадии рака появляются отдаленные метастазы в других органах, и оперативное лечение становится невозможным. Кроме лучевой и химиотерапии врач может рекомендовать таргетную или иммунотерапию, если для этого имеются показания. Определенные молекулярно-генетические изменения в опухоли делают ее потенциально чувствительной к подобным методам лечения4, 5.
Виды исследований для выявления метастазов
Очень важно своевременно выявить образование метастазов, от этого зависит тактика дальнейшего лечения. Их наличие определяет распространенность опухолевого процесса (стадию заболевания). Метастазы могут появиться в любое время после хирургического удаления опухоли или проведения другого вида терапии рака легкого, поэтому все пациенты должны регулярно проходить обследование.
Для выявления регионарных (лимфогенных) и отдаленных (гематогенных) метастазов могут назначить следующие исследования¹:
- мультиспиральная компьютерная томография (МСКТ) органов грудной клетки, брюшной полости и малого таза с внутривенным введением контрастного вещества позволяет определить характер изменений;
- ультразвуковое исследование (УЗИ) шейно-надключичных зон;
- УЗИ органов брюшной полости и забрюшинного пространства;
- магнитно-резонансная томография (МРТ) (предпочтительно) или МСКТ головного мозга с внутривенным контрастированием;
- остеосцинтиграфия — метод исследования костей скелета с помощью введения радиофармацевтических препаратов, применяемый для выявления метастатического поражения костей скелета;
- позитронно-эмиссионная томография (ПЭТ) и ПЭТ-КТ с 18F-фтордезоксиглюкозой — методы, основанные на повышенной способности опухолевых клеток накапливать радиофармпрепараты, вследствие чего при исследовании злокачественные очаги выглядят подсвеченными; позволяют исследовать функцию тканей. ПЭТ-КТ — позитронно-эмиссионную томографию совмещают с компьютерной томографией, что позволяет исследовать функцию и структуру тканей;
- фибробронхоскопия с трансбронхиальной пункцией или эзофагогастрофиброскопия с трансэзофагеальной пункцией лимфатических узлов средостения — эндоскопические методы исследования бронхов и пищевода;
- медиастиноскопия — метод исследования, при котором средостение осматривают с помощью эндоскопа;
- торакоскопия — эндоскопический метод исследования плевральной полости.
Важно помнить, что объем необходимых исследований для каждого пациента индивидуален и окончательно может быть определен только лечащим врачом.
Регулярность обследования
На время терапии конкретные методы обследования и лечения выбирает врач, в зависимости от особенностей пациента, а также вида и стадии опухоли, ее клеточной и генетической структуры.
После проведенного лечения пациент должен оставаться под диспансерным наблюдением онколога, чтобы можно было вовремя обнаружить вероятные рецидивы. Чем меньше времени прошло с момента окончания лечения, тем выше риски возврата заболевания, поэтому в течение первых нескольких лет контрольные обследования нужно проходить достаточно часто, чтобы как можно раньше обнаружить рецидив и принять меры. С течением времени частота контроля снижается, но даже спустя много лет необходимо проходить обследование хотя бы один раз в год.
На четвертый и пятый год динамического наблюдения следует выполнить УЗИ органов брюшной полости и забрюшинного пространства, каждые шесть месяцев рекомендуют делать рентгенографию грудной клетки в двух проекциях и (или) МСКТ органов грудной клетки с в/в контрастированием, МРТ головного мозга и остеосцинтиграфию — один раз в год. Далее все исследования проходят не реже одного раза в год при отсутствии клинических жалоб¹.
При появлении очаговой симптоматики (головные и костно-мышечные боли, головокружение, выпадение полей зрения, судороги, кашель, одышка и т.д.) или ухудшении общего состояния пациента (резкая потеря веса, снижение аппетита, немотивированная длительная лихорадка, потливость, слабость и т.д.) весь комплекс исследований должен быть пройден внепланово как можно раньше.
M-RU-00008424 Январь 2023
Было полезно?
Мы заботимся о том, чтобы наши материалы содержали актуальную информацию, а также оказывали читателям всю необходимую помощь и поддержку. Сообщите, пожалуйста, была ли эта статья полезна для вас.
Да, было полезно
Нет
Поделиться
Список литературы
1. Ассоциация онкологов России. Общероссийская общественная организация «Российское общество клинической онкологии». Злокачественное новообразование бронхов и легкого. Клинические рекомендации. 2022. (Электронный ресурс). URL: https://cr.minzdrav.gov.ru/recomend/30 (дата обращения: 10.07.2024).
2. Кушлинский Н.Е., Немцова М.В. Молекулярно-биологические характеристики злокачественных новообразований. Вестник Российской академии медицинских наук. 2014;1–2:5–15.
3. Popper H.H. Progression and metastasis of lung cancer. Cancer Metastasis Rev. 2016;35(1):75–91.
4. Лактионов К.К., Артамонова Е.В., Бредер В.В., Горбунова В.А., Демидова И.А., Деньгина Н.В. и соавт. Практические рекомендации по лекарственному лечению немелкоклеточного рака легкого. Злокачественные опухоли: Практические рекомендации RUSSCO #3s2. 2022;12:41–59.
5. Planchard D., Popat S., Kerr K., et al. Metastatic non-small cell lungcancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology. 2018;29(4):192–237. DOI: 10.1093/annonc/mdy275.
6. Tamura T., Kurishima K., Nakazawa K., et al. Specific organ metastases and survival in metastatic non-small-cell lung cancer. Molecular and Clinical Oncology. 2015;3:217–221.
При раке легкого происходит злокачественное перерождение клеток слизистой оболочки бронхов, слизистых желез бронхиол и альвеол легких¹. Любое злокачественное новообразование может привести к метастазированию². Что же такое метастазы? Клетки опухоли отрываются от основной массы и с током лимфы (лимфогенные метастазы) или крови (гематогенные метастазы) заносятся в другие части организма, где оседают. Там они изменяют микроокружение, перестраивают белковую среду и начинают бесконтрольно размножаться, образуя как бы филиалы злокачественной опухоли, которые и называются метастазами.
При лимфогенном метастазировании рака легкого поражаются сначала лимфоузлы, непосредственно в которые оттекает лимфа от участка органа со злокачественном образованием (лимфатические узлы корня легкого на той же стороне — категория № 1 по классификации TNM), позже — лимфоузлы на дальнейшем пути тока лимфы (в средостении, под- и надключичные — категории № 2–3 по классификации TNM)³. При гематогенном (категория M1 по классификации TNM) метастазировании, как правило, поражаются кости, легкие, мозг, надпочечники, печень, но иногда в процесс могут вовлекаться и другие органы⁶.
Выявление метастазов меняет подход к лечению¹. До тех пор пока опухоль ограничена одной небольшой областью, ее можно радикально удалить во время операции, и вероятность рецидива будет относительно невелика.
При распространенных опухолях, которые технически чисто можно удалить далеко не всегда, особенно если новообразование вовлекает в себя магистральные сосуды, крупные нервные стволы, жизненно важные органы, например пищевод или перикард, подключают другие виды лечения¹.
При появлении метастазов даже в регионарных лимфоузлах первого порядка (№ 1) повышается вероятность рецидива — повторного роста новообразования. В организме могут находиться опухолевые клетки, которые нельзя обнаружить, в том числе с помощью самых современных диагностических методик. Поэтому, даже если опухоль можно удалить хирургическим путем, после операции используют другие методы лечения: адъювантную (послеоперационную) химиотерапию и (или) лучевую терапию с профилактической целью¹. Они помогают уничтожить невидимые клетки, которые могли остаться после операции и стать источником рецидива.
На IV стадии рака появляются отдаленные метастазы в других органах, и оперативное лечение становится невозможным. Кроме лучевой и химиотерапии врач может рекомендовать таргетную или иммунотерапию, если для этого имеются показания. Определенные молекулярно-генетические изменения в опухоли делают ее потенциально чувствительной к подобным методам лечения4, 5.
Виды исследований для выявления метастазов
Очень важно своевременно выявить образование метастазов, от этого зависит тактика дальнейшего лечения. Их наличие определяет распространенность опухолевого процесса (стадию заболевания). Метастазы могут появиться в любое время после хирургического удаления опухоли или проведения другого вида терапии рака легкого, поэтому все пациенты должны регулярно проходить обследование.
Для выявления регионарных (лимфогенных) и отдаленных (гематогенных) метастазов могут назначить следующие исследования¹:
- мультиспиральная компьютерная томография (МСКТ) органов грудной клетки, брюшной полости и малого таза с внутривенным введением контрастного вещества позволяет определить характер изменений;
- ультразвуковое исследование (УЗИ) шейно-надключичных зон;
- УЗИ органов брюшной полости и забрюшинного пространства;
- магнитно-резонансная томография (МРТ) (предпочтительно) или МСКТ головного мозга с внутривенным контрастированием;
- остеосцинтиграфия — метод исследования костей скелета с помощью введения радиофармацевтических препаратов, применяемый для выявления метастатического поражения костей скелета;
- позитронно-эмиссионная томография (ПЭТ) и ПЭТ-КТ с 18F-фтордезоксиглюкозой — методы, основанные на повышенной способности опухолевых клеток накапливать радиофармпрепараты, вследствие чего при исследовании злокачественные очаги выглядят подсвеченными; позволяют исследовать функцию тканей. ПЭТ-КТ — позитронно-эмиссионную томографию совмещают с компьютерной томографией, что позволяет исследовать функцию и структуру тканей;
- фибробронхоскопия с трансбронхиальной пункцией или эзофагогастрофиброскопия с трансэзофагеальной пункцией лимфатических узлов средостения — эндоскопические методы исследования бронхов и пищевода;
- медиастиноскопия — метод исследования, при котором средостение осматривают с помощью эндоскопа;
- торакоскопия — эндоскопический метод исследования плевральной полости.
Важно помнить, что объем необходимых исследований для каждого пациента индивидуален и окончательно может быть определен только лечащим врачом.
Регулярность обследования
На время терапии конкретные методы обследования и лечения выбирает врач, в зависимости от особенностей пациента, а также вида и стадии опухоли, ее клеточной и генетической структуры.
После проведенного лечения пациент должен оставаться под диспансерным наблюдением онколога, чтобы можно было вовремя обнаружить вероятные рецидивы. Чем меньше времени прошло с момента окончания лечения, тем выше риски возврата заболевания, поэтому в течение первых нескольких лет контрольные обследования нужно проходить достаточно часто, чтобы как можно раньше обнаружить рецидив и принять меры. С течением времени частота контроля снижается, но даже спустя много лет необходимо проходить обследование хотя бы один раз в год.
На четвертый и пятый год динамического наблюдения следует выполнить УЗИ органов брюшной полости и забрюшинного пространства, каждые шесть месяцев рекомендуют делать рентгенографию грудной клетки в двух проекциях и (или) МСКТ органов грудной клетки с в/в контрастированием, МРТ головного мозга и остеосцинтиграфию — один раз в год. Далее все исследования проходят не реже одного раза в год при отсутствии клинических жалоб¹.
При появлении очаговой симптоматики (головные и костно-мышечные боли, головокружение, выпадение полей зрения, судороги, кашель, одышка и т.д.) или ухудшении общего состояния пациента (резкая потеря веса, снижение аппетита, немотивированная длительная лихорадка, потливость, слабость и т.д.) весь комплекс исследований должен быть пройден внепланово как можно раньше.
M-RU-00008424 Январь 2023
Было полезно?
Мы заботимся о том, чтобы наши материалы содержали актуальную информацию, а также оказывали читателям всю необходимую помощь и поддержку. Сообщите, пожалуйста, была ли эта статья полезна для вас.
Да, было полезно
Нет
Поделиться
Список литературы
1. Ассоциация онкологов России. Общероссийская общественная организация «Российское общество клинической онкологии». Злокачественное новообразование бронхов и легкого. Клинические рекомендации. 2022. (Электронный ресурс). URL: https://cr.minzdrav.gov.ru/recomend/30 (дата обращения: 10.07.2024).
2. Кушлинский Н.Е., Немцова М.В. Молекулярно-биологические характеристики злокачественных новообразований. Вестник Российской академии медицинских наук. 2014;1–2:5–15.
3. Popper H.H. Progression and metastasis of lung cancer. Cancer Metastasis Rev. 2016;35(1):75–91.
4. Лактионов К.К., Артамонова Е.В., Бредер В.В., Горбунова В.А., Демидова И.А., Деньгина Н.В. и соавт. Практические рекомендации по лекарственному лечению немелкоклеточного рака легкого. Злокачественные опухоли: Практические рекомендации RUSSCO #3s2. 2022;12:41–59.
5. Planchard D., Popat S., Kerr K., et al. Metastatic non-small cell lungcancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology. 2018;29(4):192–237. DOI: 10.1093/annonc/mdy275.
6. Tamura T., Kurishima K., Nakazawa K., et al. Specific organ metastases and survival in metastatic non-small-cell lung cancer. Molecular and Clinical Oncology. 2015;3:217–221.
Очень важно своевременно выявить образование метастазов, от этого зависит тактика дальнейшего лечения. Их наличие определяет распространенность опухолевого процесса (стадию заболевания). Метастазы могут появиться в любое время после хирургического удаления опухоли или проведения другого вида терапии рака легкого, поэтому все пациенты должны регулярно проходить обследование.
Для выявления регионарных (лимфогенных) и отдаленных (гематогенных) метастазов могут назначить следующие исследования¹:
- мультиспиральная компьютерная томография (МСКТ) органов грудной клетки, брюшной полости и малого таза с внутривенным введением контрастного вещества позволяет определить характер изменений;
- ультразвуковое исследование (УЗИ) шейно-надключичных зон;
- УЗИ органов брюшной полости и забрюшинного пространства;
- магнитно-резонансная томография (МРТ) (предпочтительно) или МСКТ головного мозга с внутривенным контрастированием;
- остеосцинтиграфия — метод исследования костей скелета с помощью введения радиофармацевтических препаратов, применяемый для выявления метастатического поражения костей скелета;
- позитронно-эмиссионная томография (ПЭТ) и ПЭТ-КТ с 18F-фтордезоксиглюкозой — методы, основанные на повышенной способности опухолевых клеток накапливать радиофармпрепараты, вследствие чего при исследовании злокачественные очаги выглядят подсвеченными; позволяют исследовать функцию тканей. ПЭТ-КТ — позитронно-эмиссионную томографию совмещают с компьютерной томографией, что позволяет исследовать функцию и структуру тканей;
- фибробронхоскопия с трансбронхиальной пункцией или эзофагогастрофиброскопия с трансэзофагеальной пункцией лимфатических узлов средостения — эндоскопические методы исследования бронхов и пищевода;
- медиастиноскопия — метод исследования, при котором средостение осматривают с помощью эндоскопа;
- торакоскопия — эндоскопический метод исследования плевральной полости.
Важно помнить, что объем необходимых исследований для каждого пациента индивидуален и окончательно может быть определен только лечащим врачом.
На время терапии конкретные методы обследования и лечения выбирает врач, в зависимости от особенностей пациента, а также вида и стадии опухоли, ее клеточной и генетической структуры.
После проведенного лечения пациент должен оставаться под диспансерным наблюдением онколога, чтобы можно было вовремя обнаружить вероятные рецидивы. Чем меньше времени прошло с момента окончания лечения, тем выше риски возврата заболевания, поэтому в течение первых нескольких лет контрольные обследования нужно проходить достаточно часто, чтобы как можно раньше обнаружить рецидив и принять меры. С течением времени частота контроля снижается, но даже спустя много лет необходимо проходить обследование хотя бы один раз в год.
На четвертый и пятый год динамического наблюдения следует выполнить УЗИ органов брюшной полости и забрюшинного пространства, каждые шесть месяцев рекомендуют делать рентгенографию грудной клетки в двух проекциях и (или) МСКТ органов грудной клетки с в/в контрастированием, МРТ головного мозга и остеосцинтиграфию — один раз в год. Далее все исследования проходят не реже одного раза в год при отсутствии клинических жалоб¹.
При появлении очаговой симптоматики (головные и костно-мышечные боли, головокружение, выпадение полей зрения, судороги, кашель, одышка и т.д.) или ухудшении общего состояния пациента (резкая потеря веса, снижение аппетита, немотивированная длительная лихорадка, потливость, слабость и т.д.) весь комплекс исследований должен быть пройден внепланово как можно раньше.
M-RU-00008424 Январь 2023
Было полезно?
Мы заботимся о том, чтобы наши материалы содержали актуальную информацию, а также оказывали читателям всю необходимую помощь и поддержку. Сообщите, пожалуйста, была ли эта статья полезна для вас.
Список литературы
1. Ассоциация онкологов России. Общероссийская общественная организация «Российское общество клинической онкологии». Злокачественное новообразование бронхов и легкого. Клинические рекомендации. 2022. (Электронный ресурс). URL: https://cr.minzdrav.gov.ru/recomend/30 (дата обращения: 10.07.2024).
2. Кушлинский Н.Е., Немцова М.В. Молекулярно-биологические характеристики злокачественных новообразований. Вестник Российской академии медицинских наук. 2014;1–2:5–15.
3. Popper H.H. Progression and metastasis of lung cancer. Cancer Metastasis Rev. 2016;35(1):75–91.
4. Лактионов К.К., Артамонова Е.В., Бредер В.В., Горбунова В.А., Демидова И.А., Деньгина Н.В. и соавт. Практические рекомендации по лекарственному лечению немелкоклеточного рака легкого. Злокачественные опухоли: Практические рекомендации RUSSCO #3s2. 2022;12:41–59.
5. Planchard D., Popat S., Kerr K., et al. Metastatic non-small cell lungcancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Annals of Oncology. 2018;29(4):192–237. DOI: 10.1093/annonc/mdy275.
6. Tamura T., Kurishima K., Nakazawa K., et al. Specific organ metastases and survival in metastatic non-small-cell lung cancer. Molecular and Clinical Oncology. 2015;3:217–221.